Сколиоз шейного отдела позвоночника
О шейном сколиозе говорят, когда имеет место боковое искривление шейного отдела позвоночника. Сколиоз этого отдела позвоночника опасен не только болевыми ощущениями, но и прямым воздействием на кровоснабжение головного мозга. При сдавливании сосудов, питающих мозг, возможно развитие серьезных осложнений.
Шейный сколиоз еще называется высоким сколиозом.
Причины
Сколиоз может быть врожденным, обусловленным аномалиями развития костно-мышечной, нервной системы или наследственными заболеваниями, и приобретенным, развивающимся в течение жизни.
Среди причин врачи выделяют следующие:
- Гормональные. При нарушениях работы эндокринных желез организма изменяется уровень тех или иных гормонов. Некоторые из них способны влиять на состояние костей скелета, способствуя деформации позвоночного столба.
- Диспластические. Дисплазия (нарушение развития органа или ткани) приводит к изменению структуры кости и, как следствие, к деформации того или иного сегмента позвоночного столба.
- Неврогенные. Сколиоз вызывают патологии нервной системы: спинальная мышечная дистрофия, сирингомиелия и другие.
- Недостаточность мышечно-связочного аппарата. В периоды интенсивного роста ребенка мышцы и кости растут неравномерно, и в какой-то момент мышцы оказываются неспособными удержать позвонки в нужном положении.
Классификация шейного сколиоза выглядит следующим образом:
- врожденный;
- диспластический;
- идиопатический (то есть не имеющий четко определенной причины);
- неврогенный;
- статический.
Проявления высокого сколиоза включают в себя:
- разноуровневость плеч;
- нарушения формирования костей черепа;
- асимметрию ушей (одно выше другого);
- нарушения сферы мышления, ухудшение памяти, внимания;
- понижение рефлексов (гипорефлексия);
- бессонницу, головокружение, головную боль;
- иную неврологическую симптоматику.
Диагностика
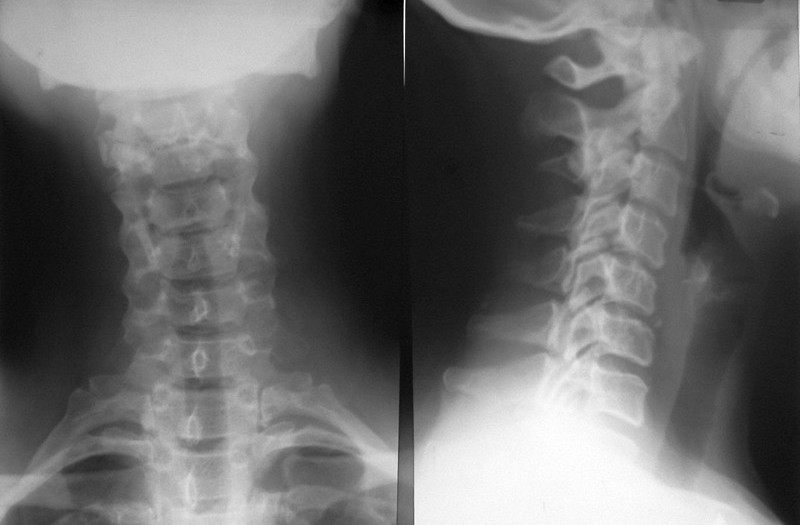
Диагноз шейного сколиоза ставится на основании осмотра, рентгенографии позвоночника в 2-х проекциях, при необходимости проводится магнитно-резонансная томография.
Рентгенография позволяет уточнить степень искривления и его локализацию. Врач проводит на снимке линии, параллельные пластинам нейтральных позвонков. В точке пересечения измеряется угол. Чем больше величина угла, тем тяжелее искривление.
Лечение шейного сколиоза
В зависимости от степени искривления позвоночника, состояния, возраста пациента и наличия сопутствующих патологий назначается лечение. Его целями являются:
- остановка прогресса заболевания;
- коррекция существующей деформации;
- выработка правильной осанки, коррекция косметического дефекта;
- улучшение общего состояния пациента.
Корректирующие мероприятия включают в себя диету с увеличением в рационе минералов (Ca, P), белковой пищи, ношение лечебного корсета (воротника), сон и отдых на жесткой кровати, правильный подбор мебели (стула, стола), освещения. Эффективны плавание, лечебная физкультура, закаливание, массаж.
Упражнения назначаются вне зависимости от стадии искривления позвоночника. Лечение сколиоза часто комплексное и включает в себя и ЛФК, и массаж, и прием препаратов.
На ранних стадиях сколиоза консервативное лечение позволяет добиться выравнивания осанки, уменьшения боли, снижения нагрузки на позвоночник и внутренние органы.
Оперативное лечение
При неэффективности медикаментозного лечения в случае запущенного сколиоза назначается хирургическое вмешательство. Его также необходимо проводить как можно раньше, чтобы уменьшить риск развития тяжелых осложнений со стороны внутренних органов.
Назначая операцию, хирург-ортопед преследует сразу несколько целей:
- резекция позвонка или межпозвонкового диска, устранение протрузии, грыжи;
- стабилизация деформированного участка позвоночника;
- устранение косметических дефектов.
Восстановление
После операции пациент проходит период реабилитации. Операции на шейном отделе позвоночника требуют длительной (до 3 месяцев) иммобилизации шеи. Назначается охранительный режим. В период восстановления с пациентом занимается специалист по реабилитации. Занятия помогают снять боль, воспаление, вернуть подвижность шейного отдела.
Упражнения проводятся три раза в неделю в течение двух месяцев (по указанию врача срок может быть увеличен или уменьшен). Пациент считается выздоровевшим спустя 6 месяцев после операции, но на протяжении жизни ему нужно дозировать физическую нагрузку и не перенапрягать этот отдел позвоночника.

